Embolizzazione dell’Adenoma Prostatico
L’embolizzazione prostatica per il trattamento mini invasivo dell’iperplasia o ipertrofia prostatica è un intervento indolore relativamente recente in quanto si applica da ormai più di 15 anni. Diversi sono i centri nel mondo che si occupano di questo innovativo approccio terapeutico.
Il primo caso di embolizzazione prostatica in via sperimentale risale al 2000. Già dal 2008 tuttavia vennero eseguiti alcuni casi oltreoceano successivamente pubblicati nel 2010. L’embolizzazione prostatica è una tecnica che abbraccia più campi e competenze e viene quindi eseguita da un team multidisciplinare composto da urologo, radiologo di imaging e radiologo interventista, cioè colui che esegue la procedura in prima persona.
La presenza del radiologo nel team multidisciplinare consente di avvalersi di competenze specialistiche sia sulla diagnostica pre-intervento, quindi sulla prima fase dell’approccio all’adenoma prostatico che sulla diagnostica post-intervento e cioè sui risultati ottenuti dopo embolizzazione.
L’urologo infine è sicuramente importante all’interno del team in quanto questa figura è in grado di valutare in ogni fase il paziente dal punto di vista clinico. Nella fase diagnostica PRE (prima fase) e in quella POST (terza fase) oltre che, va da sé, durante la seconda fase o fase della procedura mini invasiva eseguita dal radiologo interventista.
Quest’ultimo infatti è un chirurgo del nuovo millennio che utilizza una bassissima dose di raggi X per vedere real time all’interno dell’organismo del paziente utilizzando un monitor direttamente collegato proprio al macchinario che emette i raggi X ( fig 1).
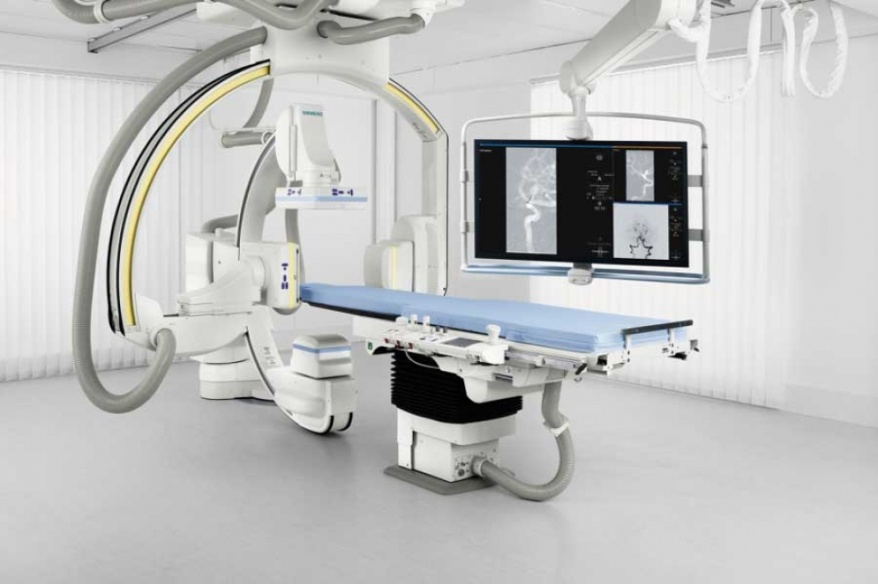
Attraverso il monitor il radiologo può quindi vedere nitidamente i movimenti che egli sta compiendo all’interno dell’organismo e più specificatamente a livello della ghiandola prostatica. Riesce inoltre a vedere in maniera molto dettagliata l’avanzamento del catetere vascolare all’interno delle arterie prostatiche che successivamente andrà ad occludere mediante del materiale embolizzante dedicato.
Le indicazioni per embolizzazione prostatica
Molti pazienti una volta giunti alla nostra osservazione mostrano la preoccupazione di non poter rientrare nelle indicazioni per questo intervento di embolizzazione della prostata. Fortunatamente, l’embolizzazione prostatica ha indicazioni molto “ ampie” nel senso che fortunatamente è abbastanza limitata la percentuale dei pazienti che non rientrano nei criteri per essere embolizzati. La tecnica infatti può essere eseguita a tutte le età, ed e’ tranquillamente indicata sia in pazienti molto giovani che anche molto anziani. Anche le dimensioni della ghiandola prostatica non comportano una limitazione all’embolizzazione. Possono essere infatti embolizzate prostate molto piccole ( ma non inferiori a 4 cm ) o prostate molto grandi (anche superiori ai 150 ml). Le prostate molto grandi mostrano una risposta particolarmente buona dopo embolizzazione ed in questi pazienti, generalmente l’intervento è più agevole e veloce in quanto le stesse arterie prostatiche sono maggiormente rappresentate, quindi mediamente più facili da individuare ed embolizzare. Non e’ infrequente poi che il paziente con prostata notevolmente aumentata di dimensioni sia costretto a portare un catetere vescicale a permanenza. In questi pazienti, se il catetere è stato posizionato solamente da qualche settimana , l’embolizzazione risulta particolarmente efficace e permette la completa rimozione dello stesso spesso solo poche ore dopo l’intervento.
Il fatto che questo intervento non comporti mai alcuna eiaculazione retrograda lo rende particolarmente indicato per uomini che hanno ancora l’intenzione di procreare o comunque non vogliano vedersi preclusa questa possibilità. Spesso poi l’eiaculazione retrograda comporta anche una perdita parziale dell’orgasmo che invece l’embolizzazione preservare totalmente. L’embolizzazione appare inoltre particolarmente indicata anche in tutte quello condizioni cliniche dove una anestesia generale risulti controindicata o possibilmente evitabile o in quei casi dove il paziente assuma anticoagulanti, spesso una controindicazione maggiore per altri tipi di interventi sulla prostata.
Dal punto di vista morfologico inoltre, possono essere embolizzate prostate anche con terzo lobo anche se in questi casi il radiologo dovrà preventivamente e attentamente valutare la morfologia del terzo lobo in particolare quando questo risulti particolarmente aggettante in vescica.
Controindicazioni relative alla procedura di embolizzazione dell’ipertrofia prostatica sono la presenza di insufficienza renale o di allergie note e significative al mezzo di contrasto o come accennato in precedenza prostate con determinate morfologie che potrebbero inficiare i risultati a medio più che a breve termine. La procedura non è inoltre consigliata per quei pazienti che non presentano una franca sintomatologia correlata all’ingrossamento della prostata. Sebbene sia la procedura sicuramente meno invasiva allo stato attuale in tutto il panorama medico, la sua esecuzione andrebbe consigliata al paziente alla stregua di tutte le altre procedure sopracitate. Il fatto che sia molto ben tollerata dal paziente e non richieda anestesia e cateterizzazione vescicale, questo non ne fa una procedura da poter eseguire a scopo preventivo o in assenza di sintomi invalidanti o comunque sicuramente limitanti la qualità di vita del paziente. Essendo poi tecnicamente piuttosto complessa andrebbe assolutamente eseguita in centri di comprovata esperienza e dedicati a questo tipo di trattamento. Mai come in questo intervento di radiologia interventistica l’esperienza di chi la esegue è risultata così determinante ai fini del risultato finale.
Quali esami diagnostici eseguire per l’embolizzazione prostatica
Come già accennato nel capitolo della diagnostica non esiste un percorso universale in caso di ipertrofia prostatica. Molto, sicuramente, influisce i il valore del PSA, libero e legato che può spesso indirizzare le indagini da eseguire nel caso risulti sospetto per neoplasia o sembri invece piuttosto indicare una patologia di tipo benigno. Sia che non ci siano sospetti per malignità, sia che il sospetto invece sussista l’esame RM con mdc può essere sicuramente dirimente in molti casi, oltre che mostrare in maniera accurata le caratteristiche morfologiche e non solo della prostata. La risonanza infatti magnetica fornisce un’eccellente valutazione anatomica della ghiandola prostatica grazie alla sua capacità di caratterizzare i tessuti molli. Le misurazioni pre-procedurali come il volume della porzione centrale, il volume dell’intera ghiandola, il prostate zonal volumetry index (cioè il volume della porzione centrale diviso per il volume dell’intera prostata) e la protrusione intravescicale della prostata (IPP) sono ottimamente valutate medianate risonanza magnetica.
Proprio per la quantità di informazioni che la RM è in grado di assicurare, prima dell’embolizzazione il radiologo interventista non è infrequente che voglia avvalersi di questa metodica che se eseguita in centri dedicati (anche allo studio dei vasi) può fornire in aggiunta valide informazioni sull’anatomia delle arterie prostatiche, garantendo così all’operatore una vera e propria “mappa” della zona da embolizzare ( facilitando quindi in molti casi la stessa esecuzione dell embolizzazione). Una accurata mappatura della vascolarizzazione pelvica e delle arterie prostatiche può essere ottenuta anche mediante esame TC a strato sottile con mezzo di contrasto. La TC grazie a ricostruzioni specifiche eseguite successivamente alle acquisizioni ( o post processing) può fornire una rappresentazione veramente accurata dell’anatomia arteriosa della prostata risultando spesso fondamentale, soprattutto in pazienti molto anziani o con patologie diffuse dell’albero vascolare arterioso (diabetici, forti fumatori ecc). Sarà lo stesso radiologo interventista tuttavia a consigliare l’esame maggiormente indicato al paziente, ovviamente in relazione al caso specifico.
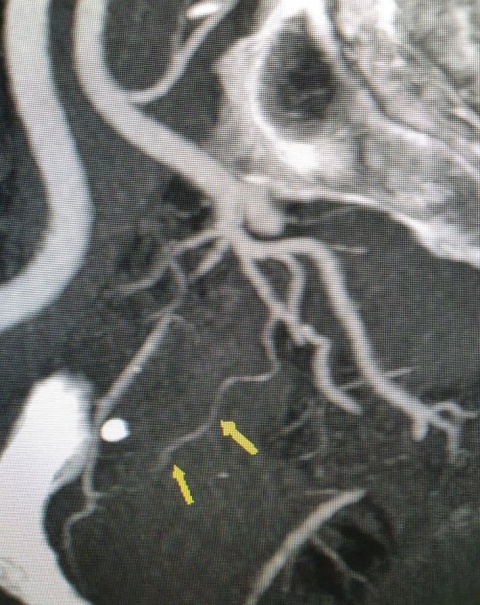
Fig 2 ricostruzione MIP dopo esame TC per valutazione anatomi dei vasi pelvici. Le freccie gialle indica l’arteria prostatica di destra. (Archivio immagini dr. Tommaso Lupattelli-riproduzione vietata)
COME SI ESEGUE l’embolizzazione della prostata
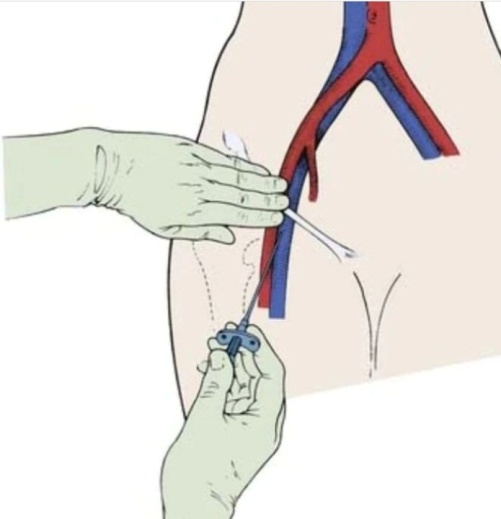
Dopo essere stato adagiato sul lettino operatorio il paziente viene attentamente preparato nella zona inguinale destra previa depilazione della parte. Viene quindi poi inserito un piccolo ago sotto anestesia locale dell’inguine, la stessa anestesia locale che esegue il dentista (questa sarà l’unica anestesia a cui il paziente verrà sottoposto) all’interno dell’arteria femorale comune (fig 3). In alcuni casi il radiologo interventista può anche decidere di eseguire l’intervento di embolizzazione prostatica dal polso di sinistra passando quindi dall’arteria radiale, esattamente come per gli interventi di stenting delle arterie coronariche ( in questo modo appena terminato l’intervento il paziente sarà libero, salvo controindicazioni, di camminare liberamente non dovendo molto spesso nemmeno necessariamente sopportare la presenza del catetere in vescica).
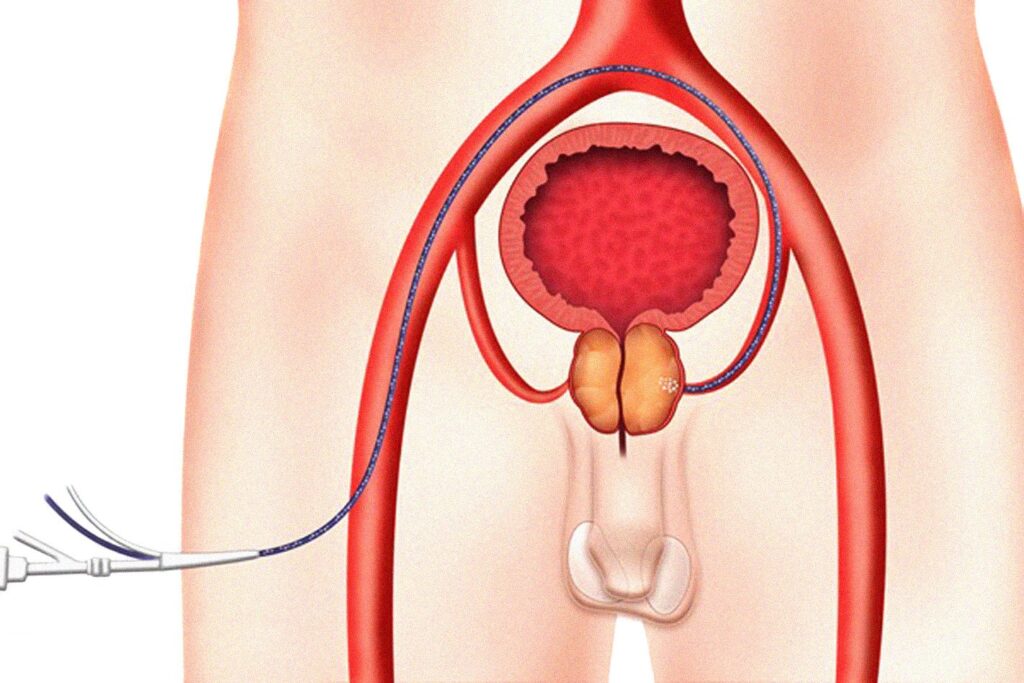
In particolare viene cateterizzata (o incanulata per usare un termine più colloquiale) l’arteria vescicale inferiore sia di destra che di sinistra, arteria da cui generalmente nascono le corrispettive arterie prostatiche. Una volta all’interno dell’arteria prostatica, spesso grazie all’ utilizzo di un catetere ancora più sottile ( che tecnicamente prende il nome di microcatetere) Una volta all’interno dell’arteria prostatica, spesso grazie all’ utilizzo di un catetere ancora più sottile ( che tecnicamente prende il nome di microcatetere) in modo che, come già riportato sopra, si possa finalmente occludere completamente l’arteria fino ai suoi rami più distali allo scopo di embolizzare pienamente tutto il parenchima prostatico target (fig 5)
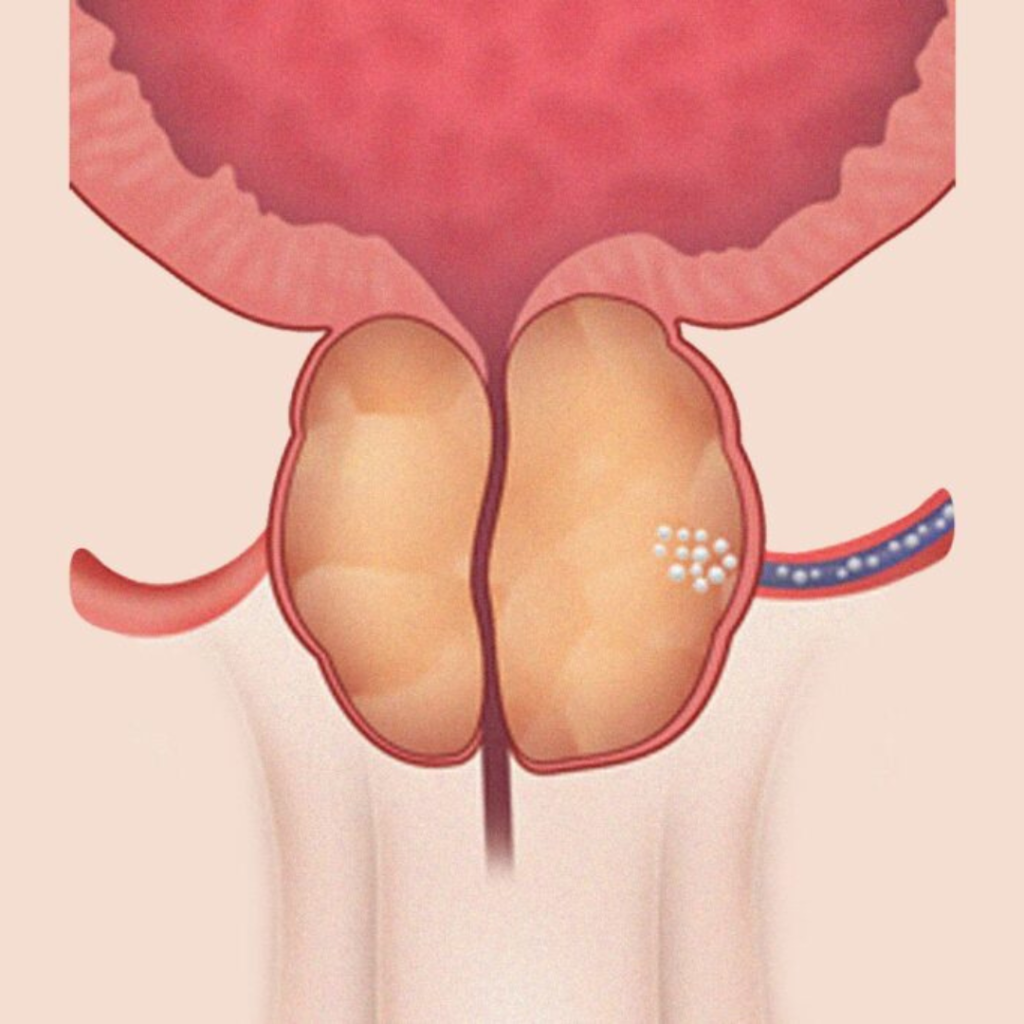
È importantissimo sottolineare che l’intervento è completamente indolore e l’anestesia locale avviene praticamente solamente a livello dell’inguine di destra (o come precedentemente già specificato al polso di sinistra) che fungerà da sito di entrata per entrambi i lati.
Nonostante quindi la procedura sia eseguita bilateralmente il sito di ingresso risiede solamente a livello di una sola zona cutanea, ben circoscritta. La procedura in mani esperte è agevole e richiede una media di 45-75 minuti. Tuttavia per le complessità tecniche ed anatomiche che l’intervento in alcuni casi può presentare e’ importante tornare a ribadire che è assolutamente necessaria una grandissima esperienza nel campo dell’embolizzazione prostatica da parte dell’operatore che deve essere realmente molto focalizzato verso questa branca della radiologia interventistica. Il paziente è vigile e sveglio e non avverte nessun dolore (all’occorrenza tuttavia se preferisce può anche essere sedato in modo blando) né durante né dopo l’intervento se non un leggero fastidio in sede prostatica nell’immediato post operatorio. ( in questo caso si somministrerà un semplice analgesico o anche solo del paracetamolo).
La tecnica non necessita spesso cateterizzazione vescicale e ha una degenza di una sola notte in clinica ma in determinati casi può anche essere eseguita con dimissioni nella stessa giornata. La convalescenza, a differenza delle tecniche chirurgiche tradizionali è di pochissimi giorni e la ripresa dell’attività lavorativa e sportiva generalmente entro le 48 ore. Come ormai testimoniato da numerose evidenze scientifiche… una grande rivoluzione nel trattamento dell’ipertrofia prostatica.
Post intervento e convalescenza
Se la situazione sconsiglia la dimissione in giornata, soprattutto dopo interventi complessi o più lunghi della media, il paziente riposa una notte in struttura per essere dimesso subito la mattina dopo. Non sussiste nessuna limitazioni a viaggiare o, più nello specifico, nessun impedimento a prendere voli aerei. E consigliabile assumere una terapia antibiotica ed antinfiammatoria per qualche giorno ed essere a conoscenza del fatto che nelle successive ore potrebbe semplicemente aumentare la frequenza urinaria visto che l’embolizzazione comporta inizialmente una moderata infiammazione della ghiandola prostatica. Questo effetto collaterale ha sempre una durata molto limitata (72 ore circa). E’ consigliabile anche assumere eparina sottocute per un periodo pari a 4-5 giorni.
Nei pazienti con cateterizzazione vescicale permanente generalmente poche ore dopo l’intervento si fa un tentativo di rimozione e si lascia il paziente due ore senza catetere. In più del 50% dei soggetti nella nostra casistica non c’ e’ stata più alcuna necessità di ricateterizzare il paziente che quindi veniva dimesso senza più nessun presidio in vescica. Se il catetere non può essere rimosso subito, nell’80% dei casi ciò può essere fatto dopo 7-15 giorni e in poco meno del 90% dei casi, quelli sicuramente più difficili e complessi dopo 1-3 mesi.
Molti pazienti riferiscono di essere tornati alle loro mansioni quotidiane e/o all’attività lavorativa già dal giorno dopo. Anche l’ attività sportiva non subisce forti limitazioni. E’ tuttavia consigliabile attendere almeno 48 ore prima di compiere sforzi di una certa entità.
Le complicanze dell ‘intervento di embolizzazione fortunatamente non sono frequenti e soprattutto difficilmente di rilievo sul piano clinico; questo a riprova di quanto questa tecnica possa essere considerata sicura. Gli eventi avversi più frequenti includono disuria (dolore durante la minzione) nelle prime giornate post procedura in circa il 9% dei casi, ematuria ( sangue nelle urine) nel 5%, sangue nello sperma nell’ 1%, infezioni urinarie nel 7% e ritenzione acuta nel 2,5%. Questi eventi tuttavia oltre ad essere di breve durata sono generalmente di lieve entità richiedendo solo raramente la riammissione del paziente in clinica. Bisogna inoltre tenere in considerazione che queste complicanze minori si sono verificate soprattutto in pazienti con catetere vescicale a permanenza ( e sensibilmente meno nella nostra esperienza in pazienti senza catetere) , pazienti che sono piuttosto rappresentati nelle casistiche di embolizzazione e che , per definizione, sono maggiormente predisposti ad infezioni e sanguinamenti post procedurali.
Risultati
I risultati dell’embolizzazzione sono sicuramente buoni, in linea con i risultati di tutte quelle tecniche di pertinenza urologica elencate in precedenza,. Ovviamente a fare la vera differenza è la mininvasività dell’intervento e la sua percentuale molto limita di eventi avversi maggiori se rapportati con quelli osservati nelle altre procedure. L’embolizzazione di almeno una delle due arterie della prostata ha mostrato un successo tecnico dal 90% al 98% ( quindi molto alto) in quasi tutti gli articoli presenti in letteratura medica scientifica. Tuttavia, l’obiettivo dell’embolizzazione prostatica dovrebbe sempre essere quello di ottenere un embolizzazione bilaterale perché ciò è ovviamente in grado di garantire migliori risultati clinici, tassi di successo del trattamento primario più elevati, minore recidiva dei sintomi e minore necessità di re-embolizzazione. I criteri clinici di successo e fallimento dopo embolizzazione prostatica sono stati stabiliti dalla Cardiovascular and Interventional Radiological Society of Europe (CIRSE) nel dicembre 2019- I criteri di miglioramento sintomatico sono definiti da un punteggio internazionale dei sintomi della prostata (IPSS) inferiore a 18, con diminuzione del punteggio di almeno il 25%, un punteggio di qualità della vita inferiore o uguale a 3 e una diminuzione di almeno un punto rispetto al punteggio di base. D’altra parte, il fallimento clinico della procedura è definito come la persistenza di sintomi gravi (cioè una diminuzione del punteggio IPSS ≤25%, punteggio IPSS ≥18, una diminuzione del punteggio di qualità della vita ≤1 e un punteggio di qualità della vita ≥4) o una diminuzione del picco del flusso urinario.
L’ embolizzazione mediamente mostra tassi di successo intorno all’80% a 6 mesi e superiori al 75% a 12 mesi dal trattamento. I risultati tuttavia variano sensibilmente da casistica a casistica visto che in centri di esperienza le percentuali di successo aumentano fino a superare il 92%-93% nei primi mesi per poi diminuire moderatamente nel medio – lungo periodo; in centri con una casistica limitata i risultati a lungo termine mostrano invece una maggiore diminuzione del successo clinico nel corso del tempo. La PAE mostra anche una riduzione media del 24% dei livelli di antigene A prostatico specifico e una diminuzione del volume prostatico del 20% -30%. Tuttavia, non sembra sussistere alcuna associazione statistica tra riduzione del volume prostatico e miglioramento clinico.
Come già precedentemente accennato nei pazienti con catetere vescicale permanente, l’embolizzazione ha dimostrato di essere efficace e sicura, in particolare nei pazienti ad alto rischio chirurgico. Studi clinici mostrano risultati simili dopo la procedura, con la rimozione del catetere che si verifica fino all’86,7% dei casi. La PAE è efficace per il trattamento dell’ematuria refrattaria, con buoni risultati ottenuti fino al 92% dei pazienti a 18 mesi di follow-up
Un importante gruppo di San Paolo, Brasile ( Carnevale e coll.), ha addirittura riportato nella propria autorevole casistica solo l’1,9% di fallimento clinico precoce con una recidiva sintomatologica solo lievemente superiore a quella della TURP per un periodo medio dopo il trattamento pari a 6 anni. Questi risultati mostrano quanto la tecnica sia competitiva verso le altre procedure attualmente disponibili per il trattamento dell’ipertrofia prostatica anche sul piano della guarigione. Lo studio del gruppo brasiliano, ma ve ne sono ormai molti altri in letteratura medica scientifica, conferma che in mani esperte la tecnica non è solo molto sicura in termini di eventi avversi ma anche altamente efficace. In questo studio Il livello basale di antigene prostatico specifico ha mostrato essere inversamente correlato alla recidiva. Infine nessuno dei pazienti trattati ha presentato nè incontinenza urinaria nè disfunzione erettile, nè eiaculazione retrograda.
Un altro gruppo di studio, questa volta portoghese ( Pisco e coll.), ha anch’ esso dimostrato buonissimi risultati dopo embolizzazione prostatica. Il tasso cumulativo di successo clinico al follow-up a medio termine (1-3 anni) è stato dell’81,9% e al follow-up a lungo termine (>3-6,5 anni) è stato del 76,3%. Nessun paziente nello studio ha riportato incontinenza urinaria o disfunzione erettile. Il numero dei pazienti che hanno dopo anni mostrato una recidiva di malattia è stato in molti casi ritrattato mediante embolizzazione senza incontrare alcuna difficoltà aggiuntiva.
In un confronto tra embolizzazione prostatica e trattamento convenzionale (TURP o prostatectomia), si possono considerare cinque fondamentali aspetti: il tasso di fallimento clinico tra TURP ed embolizzazione non differiscono in modo significativo; b) la durata della degenza ospedaliera è significativamente inferiore dopo embolizzazione c) gli eventi avversi si verificano meno frequentemente dopo embolizzazione e sono mediamente più lievi; d) la riduzione dell’IPSS score in 3 mesi è analoga; e (e) le variazioni del picco del flusso urinario, del volume residuo postvoid, del volume prostatico e dell’efficacia della disostruzione secondo i risultati degli studi sul flusso pressorio in 3 mesi sono solo moderatamente minori nei soggetti embolizzati. Un altro importante studio (UK-ROPE) ha dimostrato l’importanza dell’embolizzazione nella cura del paziente come alternativa terapeutica al trattamento con farmaci e chirurgia. I risultati hanno indicato che l’embolizzazione della prostata è sicura e i pazienti hanno mostrato sia un significativo miglioramento clinico che un ritorno precoce a tutte le attività grazie ad una degenza ospedaliera più breve rispetto alla TURP. Lo studio sottolinea anche l’importanza di radiologi interventisti altamente qualificati ed esperti e come i risultati migliorino al progredire dell’esperienza; inoltre ha ulteriormente ribadito la necessità di usare una tecnologia all’avanguardia per ottenere risultati migliori. In conclusione, l’embolizzazione sulla base delle numerose evidenze scientifiche presenti in letteratura medica ha ampiamente dimostrato di poter rappresentare un’importante opzione non invasiva per il trattamento dei sintomi delle vie urinarie inferiori correlati all’ipertrofia prostatica, con indicazioni sempre più accurate che sono state ulteriormente riviste e ristabilite nel 2019. Inoltre, l’istituto del Regno Unito responsabile delle indicazione per i miglioramenti nell’assistenza sanitaria, il National Institute for Health and Care Excellence (NICE) , annovera l’embolizzazione fra le tecniche da offrire per il trattamento della patologia prostatica benigna, alla condizioni che: a) i pazienti siano adeguatamente selezionati b) la procedura di embolizzazione sia eseguita da professionisti ben addestrati. Nel complesso, le prove scientifiche sull’embolizzazione sono in rapida evoluzione, come anche descritto dalla Society of Interventional Radiology nella pubblicazione del Multisociety Consensus Position Statement on PAE for Treatment of LUTS Attributed to BPH. Il numero dei pazienti è passato da 400 del 2014 a migliaia ogni anno, ma soprattutto mostra essere in continua e forte crescita.
Follow up
Un ecografia a 3 mesi viene generalmente richiesta dal radiologo come primo controllo post intervento. Successivamente è consigliabile sottoporsi ad un esame RM che permetterà di valutare con più accuratezza le aree ischemiche che il radiologo interventista è riuscito a provocare all’interno del parenchima prostatico e che indicano l’assoluta impossibilita della ghiandola prostatica di tornare a crescere in quelle specifiche zone.
CONCLUSIONI
Nei pazienti affetti da patologia prostatica benigna sintomatica per ostruzione delle vie urinarie inferiori, e che desiderano mantenere la funzionalità sessuale al 100% risolvendo il problema senza la necessità di cateterizzazione vescicale e ricovero in struttura dopo l’intervento, l’embolizzazione appare molto spesso essere la soluzione più indicata. La tecnica che ha già ricevuto tutte le approvazioni dall’ Interventional Radiology society ( SIR) americana mostra un forte incremento ogni anno dei casi trattati in tutto il mondo, a riprova del fatto che un intervento indolore eseguito in anestesia locale, senza bisturi, punti di sutura o puntura dirette della prostata è, non solo possibile, ma anche sicuro ed efficace. E’ inoltre particolarmente indicato anche in pazienti con catetere vescicale a permanenza. I risultati tecnici e clinici della procedura appaiono essere ancora fortemente correlati all’esperienza del centro che la esegue.
Bibliografia
1. Prostate Artery Embolization for Lower Urinary Tract Symptoms Attributed to Benign Prostatic Hyperplasia—Radiology In TrainingShannon Gerberding et al., Radiology, 2022
2. Benign Prostatic Hyperplasia: Prostatic Arterial Embolization versus Transurethral Resection of the Prostate—A Prospective, Randomized, and Controlled Clinical Trial Yuan-an Gao et al., Radiology, 2013
3. Prostatic Arterial Embolization for Benign Prostatic Hyperplasia: Short- and Intermediate-term Results. João Pisco et al., Radiology, 2013.
4. A monolithic single-chip point-of-care platform for metabolomic prostate cancer detection. Valerio F. Annese et al., Microsystems & Nanoengineering, 2021 .
5. Torres D, Costa NV, Pisco J, Pinheiro LC, Oliveira AG, Bilhim T. Prostatic Artery Embolization for Benign Prostatic Hyperplasia: Prospective Randomized Trial of 100-300 µm versus 300-500 µm versus 100- to 300-µm+ 300- to 500-µm Embospheres. J Vasc Interv Radiol 2019;30(5):638–644. 43.
6. DeMeritt JS, Elmasri FF, Esposito MP, Rosenberg GS. Relief of benign prostatic hyperplasia-related bladder outlet obstruction after transarterial polyvinyl alcohol prostate embolization. J Vasc Interv Radiol 2000;11(6):767–770. 44.
7. Bhatia S, Harward SH, Sinha VK, Narayanan G. Prostate artery embolization via transradial or transulnar versus transfemoral arterial access: technical results. J Vasc Interv Radiol 2017;28(6):898–905. 45.
8. Isaacson AJ, Fischman AM, Burke CT. Technical feasibility of prostatic artery embolization from a transradial approach. AJR Am J Roentgenol 2016;206(2):442–444. 46.
9. Andrade G, Khoury HJ, Garzón WJ, et al. Radiation Exposure of Patients and Interventional Radiologists during Prostatic Artery Embolization: A Prospective SingleOperator Study. J Vasc Interv Radiol 2017;28(4):517–521. 47.
10. Andrade G, Garzón WJ, Khoury HJ, et al. Reduction of Staff Radiation Dose in Prostatic Artery Embolisation. Radiat Prot Dosimetry 2019;187(1):1–7. 48.
11. Kriechenbauer BMT, Franiel T, Bürckenmeyer F, et al. Influence of Interventionists’ Experience on Radiation Exposure of Patients Who Underwent Prostate Artery Embolization: 4-Year Results from a Retrospective, Single-Center Study. Cardiovasc Intervent Radiol 2020;43(8):1194–1201. 49.
12. Carnevale FC, Moreira AM, de Assis AM, et al. Advanced image guidance for prostatic artery embolization – a multicenter technical note. Society of Interventional Radiology 2020 Virtual 2020. https://sir.multilearning.com/sir/2020/ eposters/290056/francisco.carnevale.818. 50. Auffenberg GB, Helfand BT, McVary KT. Established medical therapy for benign prostatic hyperplasia. Urol Clin North Am 2009;36(4):443–459, v–vi. 51.
13. Bosch JL, Bangma CH, Groeneveld FP, Bohnen AM. The long-term relationship between a real change in prostate volume and a significant change in lower urinary tract symptom severity in population-based men: the Krimpen study. Eur Urol 2008;53(4):819–825; discussion 825–827. 52.
14. Frenk NE, Baroni RH, Carnevale FC, et al. MRI findings after prostatic artery embolization for treatment of benign hyperplasia. AJR Am J Roentgenol 2014;203(4):813–821. 53.
15. Ali R, Gabr A, Mouli SK, et al. MR imaging findings of the prostate gland following prostate artery embolization: results from a prospective phase 2 study. Abdom Radiol (NY) 2019;44(2):713–722. 54.
16. Zhang H, Shen Y, Pan J, et al. MRI features after prostatic artery embolization for the treatment of medium- and large-volume benign hyperplasia. Radiol Med (Torino) 2018;123(10):727–734. 55.
17. Pisco JM, Bilhim T, Pinheiro LC, et al. Medium- and LongTerm Outcome of Prostate Artery Embolization for Patients with Benign Prostatic Hyperplasia: Results in 630 Patients.
18. J Vasc Interv Radiol 2016;27(8):1115–1122. 56. Cornelis FH, Bilhim T, Hacking N, Sapoval M, Tapping CR, Carnevale FC. CIRSE Standards of Practice on Prostatic Artery Embolisation. Cardiovasc Intervent Radiol 2020;43(2):176–185. 57.
19. Pisco JM, Rio Tinto H, Campos Pinheiro L, et al. Embolisation of prostatic arteries as treatment of moderate to severe lower urinary symptoms (LUTS) secondary to benign hyperplasia: results of short- and mid-term follow-up. Eur Radiol 2013;23(9):2561–2572.
20. 58. Bhatia S, Sinha VK, Kava BR, et al. Efficacy of Prostatic Artery Embolization for Catheter-Dependent Patients with Large Prostate Sizes and High Comorbidity Scores. J Vasc Interv Radiol 2018;29(1):78–84.e1. 59.

